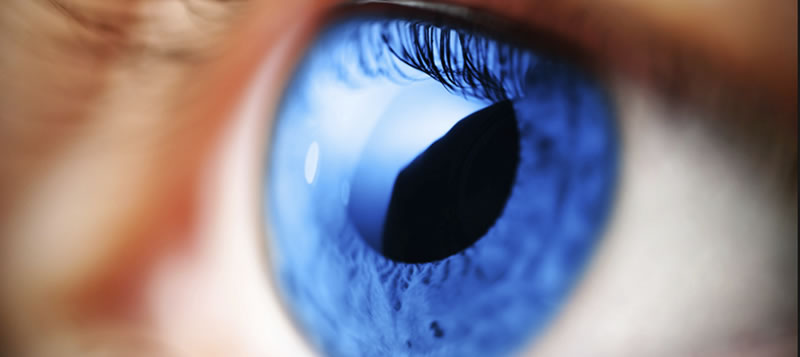
Γλαύκωμα, συμπτώματα και θεραπεία
Περιεχόμενο Τι είναι το γλαύκωμα; Γλαύκωμα είναι μία ομάδα από οφθαλμικές παθήσεις που έχουν σαν κοινό χαρακτηριστικό την καταστροφή του οπτικού νεύρου. Το οπτικό νεύρο

Περιεχόμενο Τι είναι το γλαύκωμα; Γλαύκωμα είναι μία ομάδα από οφθαλμικές παθήσεις που έχουν σαν κοινό χαρακτηριστικό την καταστροφή του οπτικού νεύρου. Το οπτικό νεύρο

ΜΥΩΠΙΑ Στη μυωπία οι ακτίνες δεν εστιάζονται στον αμφιβληστροειδή, αλλά μπροστά από αυτόν με αποτέλεσμα το είδωλο να μην απεικονίζεται με ευκρίνεια. Επηρεάζεται περισσότερο η

Η Οφθαλμολογική Κλινική Υπαπαντή απαρτίζεται από πεπειραμένους και εξειδικευμένους ιατρούς διαφόρων ειδικοτήτων. Στο πλαίσιο των επισκέψεων τους οι ασθενείς μπορούν να υποβληθούν σε διαγνωστικές εξετάσεις
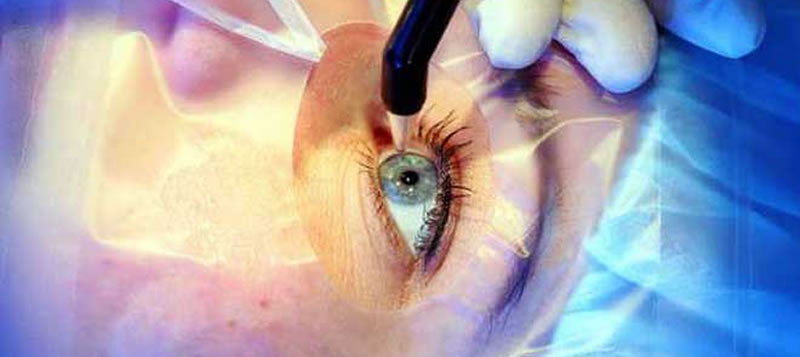
Η Οφθαλμολογική Κλινική Υπαπαντή είναι αδειοδοτημένη από τον ΕΟM (Εθνικό Οργανισμό Μεταμοσχέυσεων) και διαθέτει εξειδικευμένο οφθαλμολογικό τμήμα μεταμόσχευσης και τοπογραφίας κερατοειδούς που στελεχώνεται από άριστα

Ο κόγχος με την ευρύτερη έννοια περιγράφει την κοιλότητα που περιέχει δομές που είναι απαραίτητες για την οφθαλμική λειτουργία και την οστεώδη αρχιτεκτονική που τους
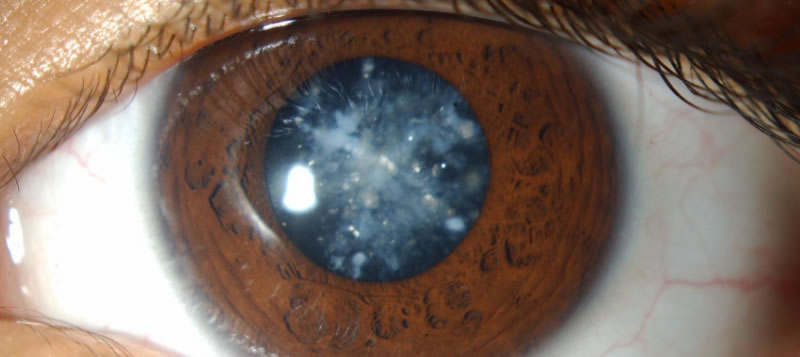
Τι είναι καταρράκτης; Ο καταρράκτης είναι μία συνηθισμένη πάθηση κατά την οποία θολώνει ο ανθρώπινος φακός που έχουμε στο μάτι μας. Συνήθως εμφανίζεται από τη
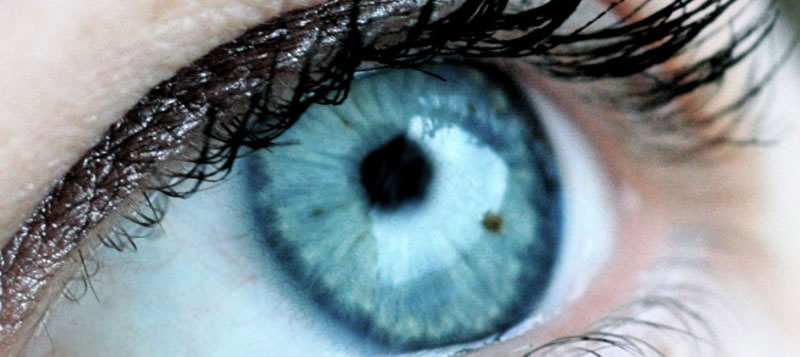
Τι είναι η ωχρά κηλίδα; Η ωχρά κηλίδα είναι μία ανατομική περιοχή του αμφιβληστροειδούς χιτώνα, ο οποίος βρίσκεται στο βυθό του οφθαλμού. Στην ωχρά κηλίδα
Η Οφθαλμολογική Κλινική Υπαπαντή απαρτίζεται από πεπειραμένους και εξειδικευμένους ιατρούς διαφόρων ειδικοτήτων. Στο πλαίσιο των επισκέψεων τους οι ασθενείς μπορούν να υποβληθούν σε διαγνωστικές εξετάσεις

Τι είναι ένας όγκος; Ένας όγκος είναι μια ανώμαλη ανάπτυξη ενός ιστού, και μπορεί να είναι καλοήθης (που συνεπάγεται περιορισμένη ανάπτυξη), προ-κακοήθης (με τη δυνατότητα

Τα δάκρυα αποχετεύονται στη μύτη μέσω δύο μικρών πόρων (δακρυϊκά σημεία) στην έσω γωνία του άνω και κάτω βλεφάρου. Τα σημεία αυτά οδηγούν σε ένα